ตัวอย่างข้อสอบ MEQ: ภาวะเบาหวานขึ้นจอประสาทตา (Diabetic Retinopathy)
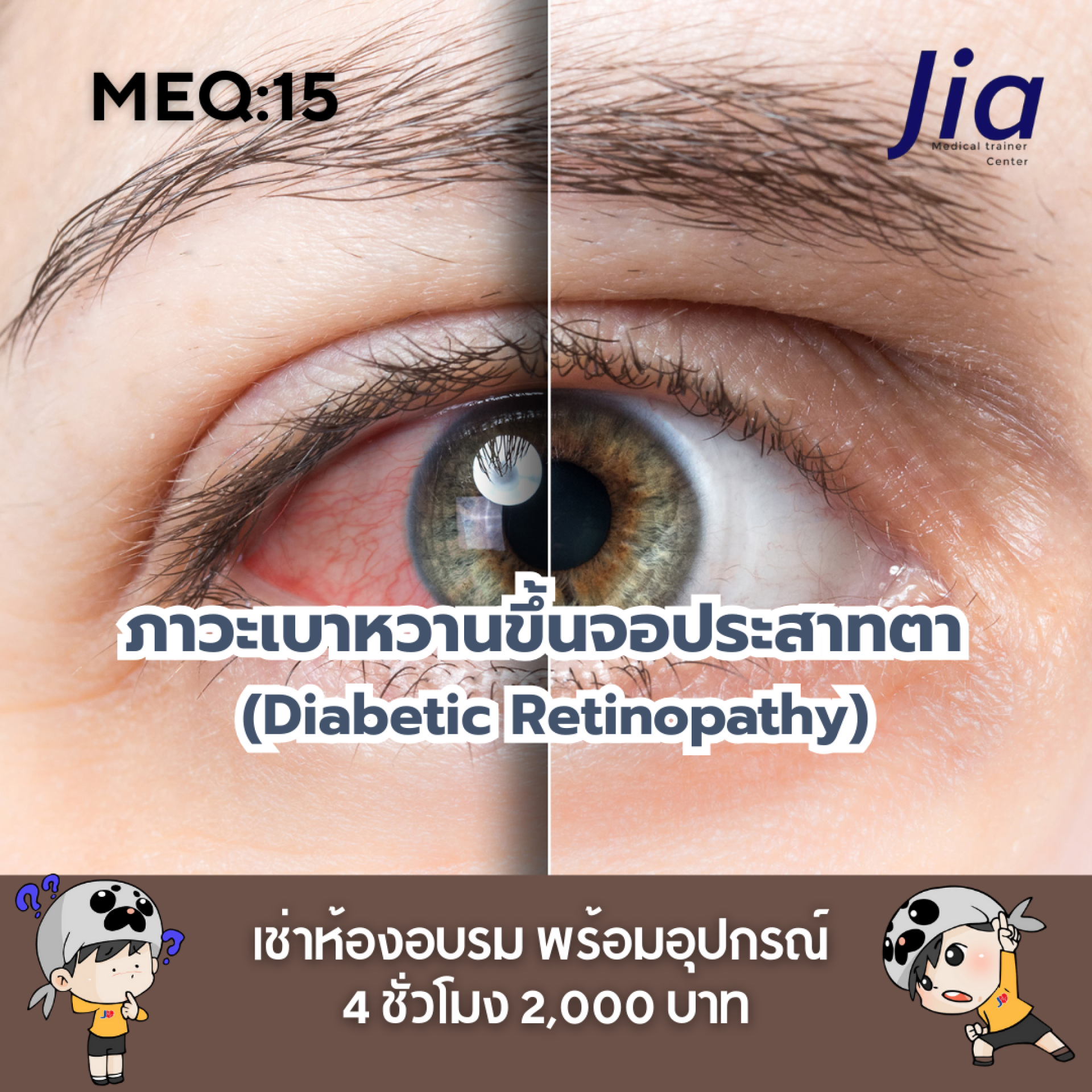
ตัวอย่างข้อสอบ MEQ: ภาวะเบาหวานขึ้นจอประสาทตา (Diabetic Retinopathy)
ตอนที่ 1: การนำเสนอผู้ป่วยและการซักประวัติ
เคส: วันจันทร์ เวลา 09.00 น. คุณเป็นแพทย์เวรในห้องตรวจผู้ป่วยนอก อายุรกรรม ผู้ป่วยหญิงอายุ 60 ปี มาด้วยอาการ ตามัวลงเรื่อยๆ ทั้งสองข้าง มา 3 เดือน ผู้ป่วยมีประวัติ เบาหวานชนิดที่ 2 มานาน 15 ปี ควบคุมน้ำตาลได้ไม่ดี (HbA1c ล่าสุด 9%)
คำถามที่ 1 (ข้อที่ 1/6)
จากอาการนำและประวัติเบื้องต้นนี้ คุณจะซักประวัติเพิ่มเติมในประเด็นสำคัญใดบ้าง? (ระบุอย่างน้อย 6 ประเด็น พร้อมเหตุผล) และภาวะแทรกซ้อนทางตาที่พบบ่อยในผู้ป่วยเบาหวานมีอะไรบ้าง?
(เวลาในการตอบ: 8 นาที)
ตอนที่ 2: การตรวจร่างกายและการประเมินเบื้องต้น
ข้อมูลเพิ่มเติม: จากการซักประวัติเพิ่มเติมได้ข้อมูลดังนี้
ตามัวลงเรื่อยๆ ไม่เจ็บตา ไม่เคืองตา
มองเห็นจุดดำลอยไปมา (floaters) ร่วมด้วย 1 สัปดาห์
ไม่มีประวัติ trauma ตา
ไม่ได้ตรวจตาเลยตั้งแต่เป็นเบาหวาน
ประวัติอื่นๆ:
โรคประจำตัว: DM 15 ปี, HT 10 ปี
HbA1c 9-10% ตลอด
สูบบุหรี่ 1 ซอง/วัน นาน 30 ปี
ผลตรวจร่างกายเบื้องต้น:
Visual acuity: 20/70 (ปกติ 20/20)
Pupil: RTL BE
Visual field: normal confrontation
Fundoscopic exam:
พบ microaneurysms, dot-blot hemorrhages, hard exudates
พบ neovascularization ที่ optic disc (NVD) และ retina (NVE)
พบ vitreous hemorrhage
คำถามที่ 2 (ข้อที่ 2/6)
จากผลตรวจ fundoscopic exam ให้ระบุ การวินิจฉัย และ ระดับความรุนแรง ของ diabetic retinopathy (ตาม ICDR classification)
ภาวะ neovascularization มีความสำคัญอย่างไร? และมีความเสี่ยงต่ออะไร?
นอกจากการตรวจตาแล้ว ควรส่งตรวจอะไรเพิ่มเติมเพื่อประเมินภาวะแทรกซ้อนอื่นๆ จากเบาหวาน?
(เวลาในการตอบ: 12 นาที)
ตอนที่ 3: ผลการตรวจและการวินิจฉัยเพิ่มเติม
ผลการตรวจเพิ่มเติม:
Fundus fluorescein angiography (FFA):
พบ capillary non-perfusion areas
พร่องของ dye จาก neovascularization (leakage)
Optical coherence tomography (OCT):
พบ macular edema (retinal thickening)
HbA1c: 9.5%
Urine albumin-to-creatinine ratio (UACR): 300 mg/g (microalbuminuria)
eGFR: 45 mL/min/1.73m² (CKD stage 3b)
คำถามที่ 3 (ข้อที่ 3/6)
จากผล FFA และ OCT ที่พบ neovascularization ร่วมกับ macular edema ให้ระบุ การวินิจฉัยที่สมบูรณ์ (complete diagnosis)
อธิบาย กลไกการเกิด diabetic retinopathy (pathophysiology) ตั้งแต่ระดับ molecular สู่ clinical findings
ผล urine microalbumin ที่สูงและ eGFR ที่ต่ำ บ่งชี้ถึงภาวะใด?
(เวลาในการตอบ: 10 นาที)
ตอนที่ 4: การรักษาเฉพาะทาง
ข้อมูลต่อเนื่อง: ผู้ป่วยได้รับการส่งต่อไปพบจักษุแพทย์เพื่อวางแผนการรักษา
คำถามที่ 4 (ข้อที่ 4/6)
การรักษา diabetic retinopathy ในระยะนี้ควรทำอย่างไร? (ระบุ treatment modalities พร้อม rationale)
อธิบายหลักการและข้อบ่งชี้ของ panretinal photocoagulation (PRP)
การรักษา diabetic macular edema ด้วย anti-VEGF injection มีหลักการอย่างไร?
(เวลาในการตอบ: 10 นาที)
ตอนที่ 5: การควบคุมปัจจัยเสี่ยงและการป้องกัน
ข้อมูลต่อเนื่อง: ผู้ป่วยกังวลว่าการรักษาด้วยเลเซอร์จะทำให้ตามัวลง และอยากทราบวิธีป้องกันไม่ให้โรคตารุนแรงขึ้น
คำถามที่ 5 (ข้อที่ 5/6)
การควบคุมปัจจัยเสี่ยงใดบ้างที่ช่วยลด progression ของ diabetic retinopathy? (ระบุอย่างน้อย 5 ปัจจัย พร้อมอธิบาย)
เป้าหมายในการควบคุมเบาหวาน (HbA1c), ความดันโลหิต, และไขมัน ในผู้ป่วย diabetic retinopathy ควรเป็นเท่าไหร่?
ยากลุ่มใดบ้างที่ช่วยชะลอ progression ของ diabetic retinopathy? (ยกตัวอย่าง)
(เวลาในการตอบ: 10 นาที)
ตอนที่ 6: การป้องกันและการนัดติดตามระยะยาว
ข้อมูลต่อเนื่อง: ผู้ป่วยได้รับการรักษาด้วย panretinal photocoagulation (PRP) และ anti-VEGF injection ตามแผน แพทย์วางแผนนัดติดตาม
คำถามที่ 6 (ข้อที่ 6/6)
ควรนัดติดตามผู้ป่วย diabetic retinopathy อย่างไร? (ความถี่ในการตรวจตา, การตรวจอื่นๆ)
ให้คำแนะนำผู้ป่วยเรื่อง การสังเกตอาการผิดปกติทางตา ที่ต้องรีบมาโรงพยาบาล
ควรให้คำแนะนำเรื่องการควบคุมโรคเบาหวานและการดูแลตนเองอย่างไรบ้าง? (ระบุอย่างน้อย 5 ข้อ)
(เวลาในการตอบ: 12 นาที)
เฉลย: คลิก